こんにちは。
理学療法士トレーナーのオーマです!
理学療法士トレーナーの経験を基に
家族の健康に役立つ情報を発信しています。
「睡眠不足で血圧が上がる」ってご存知でしょうか?
実は睡眠と血圧には深い関係があり、見逃すと高血圧を招くこともあります。
本記事では「睡眠不足で血圧が上がる」原因と、今すぐ始められる対策を詳しく解説します。
理学療法士監修のもと、根拠ある改善法を紹介するので安心して取り組めます。
睡眠を整えることが血圧の安定につながる、その理由をぜひ最後までご覧ください。

理学療法士トレーナー オーマ
理学療法士として9年以上、病院・訪問リハビリ・自費リハビリで1万件以上の臨床経験を積む。
運動療法と生活習慣病予防の専門家として、家庭でできる健康づくりをテーマに情報発信中。
資格:理学療法士(医療系国家資格)、3学会合同呼吸療法認定士
職歴:都内の総合病院リハビリテーション科で勤務、急性期~維持期までを経験
その後、訪問看護ステーションでリハビリ業務に従事した後
自費リハビリサービスを提供する会社で勤務、現在に至る
専門領域:運動療法、生活習慣病予防、姿勢改善、育児期の体の使い方指導、
トレーニング、コンディショニング
睡眠不足で血圧が上がる主な原因一覧
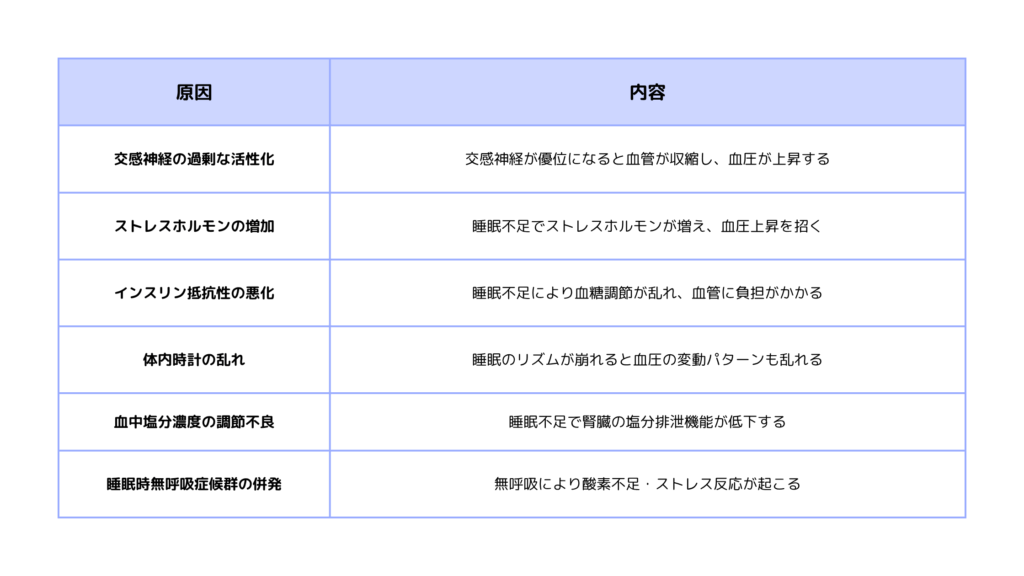
交感神経の過剰な活性化
睡眠不足は自律神経のバランスを大きく崩し、特に交感神経の過剰な活性化を引き起こします。
交感神経は「戦闘・逃走反応」を司る神経系で、活性化すると心拍数が増加し、血管が収縮します。通常、睡眠中は副交感神経が優位になり、血圧は自然に低下しますが、睡眠不足では交感神経の活動が異常に高まり続けます。これにより血管の収縮が持続し、心臓から送り出される血液に対する抵抗が増加するため、血圧が上昇します。
さらに、交感神経の過剰な刺激は血管内皮機能を低下させ、血管の柔軟性を損なうことで、より一層血圧上昇を促進する悪循環を生み出します。
- 血管の収縮が持続し、血圧↑
- 血管の柔軟性低下により、血圧↑
ストレスホルモン(コルチゾール)の増加
睡眠不足は副腎皮質から分泌されるストレスホルモンであるコルチゾールの分泌を異常に増加させます。
コルチゾールは本来、朝に分泌が高まり夜に低下する日内変動を示しますが、睡眠不足ではこのリズムが乱れ、夜間でも高い濃度を維持します。コルチゾールの慢性的な高濃度状態は、血管の収縮を促進し、血管壁の炎症を引き起こします。
また、コルチゾールは腎臓でのナトリウム再吸収を促進し、体内の水分貯留を増加させることで血液量を増やし、血圧上昇に直接的に寄与します。さらに、コルチゾールは血糖値を上昇させ、インスリン抵抗性を悪化させることで、間接的にも血圧上昇のリスクを高めます。
- 血管の収縮促進し、血圧↑
- 血管壁の炎症
- 腎臓に働きかけ、血液量増加し、血圧↑
- 血糖値上昇させ、間接的に血圧↑
インスリン抵抗性の悪化
睡眠不足は細胞のインスリン感受性を著しく低下させ、インスリン抵抗性を悪化させます。
インスリン抵抗性が進行すると、血糖値を正常に保つために膵臓からより多くのインスリンが分泌されます。この高インスリン血症は、腎臓でのナトリウム再吸収を促進し、血液中の塩分濃度と血液量を増加させます。また、インスリンは血管平滑筋の増殖を促進し、血管壁を厚くすることで血管の内径を狭めます。
さらに、インスリン抵抗性は血管内皮での一酸化窒素の産生を低下させ、血管拡張機能を損ないます。これらの複合的な作用により、インスリン抵抗性の悪化は血圧上昇の重要な要因となります。
- インスリンが過剰に分泌される
- 血液量が増加し、血圧↑
- 血管が狭窄を起こす
- 血管の拡張機能が低下し、血圧↑
体内時計(概日リズム)の乱れ
睡眠不足は体内時計の中枢である視交叉上核の機能を乱し、概日リズムの調節機能を著しく低下させます。
正常な概日リズムでは、血圧は日中に高く、夜間に10-20%低下する「ディッピング現象」を示します。しかし、睡眠不足により概日リズムが乱れると、この血圧の日内変動パターンが失われ、夜間血圧の低下が不十分になります。これは「ノンディッパー」と呼ばれる状態で、心血管疾患のリスクを大幅に増加させます。
また、概日リズムの乱れは、血圧調節に関わるホルモン(レニン、アルドステロン、メラトニンなど)の分泌パターンも狂わせ、24時間を通じて血圧が高い状態を維持することになります。
- 夜間血圧が下がらない
- 血圧調整ホルモンの分泌が乱れ、血圧が下がらない
血中塩分濃度の調節不良
睡眠不足は腎臓での塩分調節機能に深刻な影響を与えます。
正常な睡眠中には、抗利尿ホルモン(ADH)の分泌が調節され、腎臓での水分とナトリウムの再吸収がバランスよく行われます。しかし、睡眠不足ではこのホルモン分泌パターンが乱れ、腎臓でのナトリウム排泄能力が低下します。その結果、体内にナトリウムが蓄積し、浸透圧の維持のために水分も貯留します。血液量の増加は直接的に血圧上昇を引き起こします。
また、睡眠不足は腎臓でのレニン-アンジオテンシン-アルドステロン系(RAAS)の活性化も促進し、さらなるナトリウム貯留と血管収縮を引き起こし、血圧上昇を増悪させます。
- ナトリウムが蓄積し、血液量が増加して血圧↑
- RAASの活性化でさらに血圧↑
睡眠時無呼吸症候群(SAS)の併発
睡眠不足は睡眠時無呼吸症候群(SAS)の発症リスクを高め、逆にSASも睡眠の質を著しく低下させる悪循環を形成します。
SASでは、睡眠中に気道が閉塞し、酸素飽和度が低下する無呼吸や低呼吸が繰り返されます。この間欠的低酸素状態は、交感神経を強く刺激し、血管収縮と心拍数増加を引き起こします。また、無呼吸から回復する際の覚醒反応により、血圧は急激に上昇します。SASの患者では、特に夜間から早朝にかけての血圧上昇が顕著で、脳卒中や心筋梗塞のリスクが健常者の2-3倍に増加します。
さらに、慢性的な間欠的低酸素は血管内皮機能を悪化させ、動脈硬化の進行を促進することで、長期的な高血圧の原因となります。
- 間欠的低酸素状態➡交感神経優位➡血管収縮➡血圧↑
- 覚醒反応により血圧↑
- 動脈硬化進行により血圧↑
こんな症状があれば注意
朝起きたときの頭痛・だるさ
朝目覚めた時に頭痛やだるさを感じる場合、睡眠不足による血圧上昇の重要なサインである可能性があります。
正常な睡眠パターンでは、夜間に血圧が下降し、朝の覚醒とともに徐々に上昇するのが理想的です。しかし、睡眠不足により夜間の血圧下降が不十分な場合、朝の血圧上昇が過度になり、頭痛を引き起こします。
また、睡眠の質が低下すると、成長ホルモンの分泌が減少し、疲労物質の除去が不十分になるため、朝起きてもだるさが残ります。
- 後頭部から首筋にかけての痛みは要注意!
夜中に何度も目が覚める
夜間の中途覚醒が頻繁に起こる場合、睡眠不足による血圧上昇の危険信号として注意が必要です。
正常な睡眠では、深い眠りと浅い眠りが規則的に繰り返され、朝まで継続的に眠ることができます。しかし、ストレスや生活習慣の乱れにより自律神経のバランスが崩れると、夜間でも交感神経が活発になり、血圧が高い状態が続きます。この状態では、些細な音や温度変化、体の不快感により容易に覚醒してしまいます。
- 夜中に2回以上目が覚める状態が週に3回以上続く場合は要注意!
日中の眠気と集中力低下
日中に強い眠気を感じたり、集中力が著しく低下したりする症状は、睡眠不足による血圧上昇と密接に関連しています。
充分な睡眠が取れていない場合、脳の前頭前野の機能が低下し、注意力、判断力、記憶力などの認知機能が著しく影響を受けます。また、睡眠不足により副腎皮質からのコルチゾール分泌が増加し、日中でも血圧が高い状態が続くため、体は常に緊張状態にあります。この状態では、適切なリラックスができず、疲労感が蓄積しやすくなります。特に午後2時から4時頃の眠気が異常に強い場合や、会議中や運転中に眠気を感じる場合は要注意です。
- コルチゾールの影響で疲れが取れない
- 認知機能の低下
睡眠時間と血圧のベストな関係

成人に必要な平均睡眠時間は?
成人に必要な睡眠時間は、一般的に7-9時間とされており、これは血圧の正常な日内リズムを維持する上で重要な基準となります。
アメリカ睡眠医学会や国際睡眠学会の研究によると、18-64歳の成人では7-9時間の睡眠が最も健康的であり、血圧管理にも最適とされています。この時間帯で睡眠を取ることで、夜間の血圧下降が適切に行われ、心血管系への負担が軽減されます。ただし、個人差があり、遺伝的要因や生活習慣、年齢により最適な睡眠時間は若干異なります。65歳以上の高齢者では7-8時間、若年成人では8-9時間が理想的とされています。
短すぎても長すぎてもNGな理由
睡眠時間が短すぎる場合(6時間未満)と長すぎる場合(10時間以上)の両方で、血圧上昇のリスクが高まることが多くの疫学研究で明らかになっています。
短時間睡眠では、交感神経の過活動、コルチゾールの過剰分泌、インスリン抵抗性の増加などにより血圧が上昇します。一方、長時間睡眠も問題となります。過度に長い睡眠は、睡眠の質の低下、身体活動量の減少、概日リズムの乱れを引き起こし、結果として血圧上昇につながります。また、長時間睡眠は糖尿病、肥満、うつ病などの生活習慣病のリスクも高めるため、血圧への間接的な悪影響も懸念されます。睡眠時間と血圧の関係は「Uカーブ」を描き、7-8時間の適切な睡眠時間で最も血圧が安定することが知られています。
- 短時間➡交感神経過活動➡コルチゾール増加➡インスリン抵抗性増加➡血圧↑
- 長時間➡睡眠の質が低下、身体活動量減少、概日リズムの乱れ➡血圧↑
血圧を安定させる睡眠改善3つの習慣

就寝前のスマホやカフェインを避ける
就寝前のスマホやカフェインの摂取は、睡眠の質を著しく低下させ、血圧上昇の大きな要因となります。
スマホやタブレットから発せられるブルーライトは、睡眠ホルモンであるメラトニンの分泌を抑制し、体内時計を乱します。これにより入眠困難や浅い睡眠となり、夜間の血圧下降が不十分になります。就寝2時間前からはデジタル機器の使用を控え、代わりに読書や音楽鑑賞などのリラックスできる活動に切り替えることが重要です。
また、カフェインは摂取後6-8時間は体内に残存し、交感神経を刺激し続けます。午後2時以降のコーヒーや緑茶、チョコレートの摂取は、夜間でも血圧を高く保つ原因となります。
- 寝る前は、デジタルデトックス
- 寝る8時間前にカフェインを控える
毎日同じ時間に寝起きする
規則正しい睡眠リズムを維持することは、血圧の日内変動を正常化し、心血管系の健康を保つ上で極めて重要です。
体内時計は約24時間周期で動いており、毎日同じ時間に就寝・起床することで、この生体リズムが安定します。規則的な睡眠パターンにより、夜間に副交感神経が優位になり、血圧が適切に下降する「ディッパー型」の正常な血圧パターンを維持できます。逆に、就寝時間や起床時間が不規則だと、自律神経のバランスが乱れ、夜間血圧が高いままの「非ディッパー型」になりやすくなります。
- 平日も休日も就寝・起床時間の差を1時間以内に収める
リラックス呼吸法・軽いストレッチ
就寝前のリラックス呼吸法と軽いストレッチは、副交感神経を活性化し、血圧を自然に下降させる効果的な方法です。
深呼吸法では、4秒で鼻から息を吸い、7秒間息を止め、8秒かけて口から息を吐く「4-7-8呼吸法」が特に有効です。この呼吸パターンにより、心拍数が減少し、血管が弛緩して血圧が下がります。また、軽いストレッチは筋肉の緊張をほぐし、血液循環を改善させる効果があります。特に首や肩、背中の筋肉をゆっくりと伸ばすことで、一日の疲労とストレスを解放できます。ヨガの「チャイルドポーズ」や「猫のポーズ」などの静的ストレッチを5-10分程度行うことが理想的です。
- 「4-7-8呼吸法」がオススメ
- 体をほぐすと、血液循環が改善する

まとめ

睡眠不足は「血圧上昇」の隠れた引き金
睡眠不足が血圧上昇の重要な要因であることは、現代の医学研究で明確に証明されています。
理学療法士として多くの高血圧患者さんと向き合う中で、薬物療法だけでは改善しきれないケースの多くに、睡眠の問題が潜んでいることを実感しています。
理学療法士として患者さんに伝えたいのは、睡眠改善は血圧管理の基盤であるということです。薬物療法と併せて質の高い睡眠を確保することで、より効果的で持続的な血圧コントロールが可能になります。睡眠不足という「隠れた引き金」に気づき、今日から睡眠習慣の見直しを始めることが、健康な血圧維持への第一歩となるでしょう。

参考文献・引用:
・https://www.hcc.keio.ac.jp/ja/research/assets/files/research/bulletin/boh2007/25-9-14.pdf
・https://www.jstage.jst.go.jp/article/sangyoeisei/58/1/58_B15021/_html
・https://cir.nii.ac.jp/crid/1050288137390351488
・https://www.jacd.info/library/jjcdp/review/56-3_01_onuki.pdf
・https://www.jstage.jst.go.jp/article/jhas/4/2/4_2_69/_pdf









